Taux de vaccination élevé corrélé statistiquement à l'augmentation rapide du nombre de femmes atteintes de cancer du col.
Ainsi dans tous les pays qui ont atteint un taux de couverture vaccinale anti HPV élevée, les registres officiels du cancer révèlent une augmentation de l'incidence des cancers invasifs du col de l'utérus, qui apparaît 3 à 5 ans après le début de la campagne de vaccination et qui affecte exclusivement les groupes d'âge qui ont été les plus vaccinés.
Objectif du vaccin
Le vaccin anti HPV a été mis sur le marché en 2006 dans le but affiché de diminuer le risque de cancer de l'utérus. Il a été commercialisé sur la foi d'une étude pivot qui montrait que la vaccination était efficace pour diminuer les infections liées aux souches ciblées par le vaccin et sur des anomalies cytologiques (dysplasies de haut grade), mais sans démontrer d'efficacité pour prévenir le cancer invasif[1], ainsi que l'ont souligné d'emblée de nombreux auteurs [2] [3] [4] et que l'a rappelé la Haute Autorité de Santé en 2012 [5] pour le Gardasil 4 et en 2017 pour le Gardasil 9 [6]. Cet avis négatif de la HAS en 2017 devrait à lui seul dissuader les députés de voter une obligation, comme un amendement récent le propose.
Les partisans de la vaccination prétendaient alors que l'efficacité préventive sur le taux de cancers « serait démontrée » 15 à 20 ans après le début de la vaccination[7]. En effet, compte tenu du faible risque de cancer invasif (même en cas d'infection persistante à HPV), et de la lenteur de son apparition naturelle, démontrer une éventuelle efficacité dans la prévention du cancer invasif aurait été très long et l'estimation se basait donc sur l'histoire naturelle de ce cancer.
Et, compte tenu du taux de guérison élevé de ce cancer avec les traitements modernes, affirmer que la vaccination aurait pu sauver des vies eût été encore plus long. En attendant les preuves d'utilité du vaccin, les laboratoires ont tenté d'imposer la vaccination à la population de la terre entière. Leur propagande et leur lobbying au plus haut niveau administratif [8] et politique [9] leur a déjà permis de vendre pour près de 100 milliards de dollars de ce vaccin expérimental, puisque son efficacité sur son indication officielle n'a pas été démontrée.
Syndrome du Titanic
Or s'il est vrai qu'il faut attendre longtemps pour affirmer qu'une action préventive protège réellement, l'échec de cette même protection peut parfois être rapidement démontré. Démontrer que le Titanic fût réellement insubmersible aurait demandé des dizaines d'années de navigation sans naufrage sur toutes les mers du monde. Démontrer qu'il ne l'était pas n'a pris que quelques heures...
Ce « syndrome du Titanic » est tristement illustré par le Gardasil. La démonstration que la vaccination augmente le risque peut être rapide, si le surrisque lié à la vaccination est important et si le vaccin modifie l'histoire naturelle du cancer en l'accélérant.
L'analyse des évolutions de l'incidence des cancers invasifs du col publiées dans les statistiques officielles des pays, les premiers et les plus complètement vaccinés (l'Australie, la Grande Bretagne, la Suède et la Norvège) montrent que c'est malheureusement le cas des vaccins anti HPV.
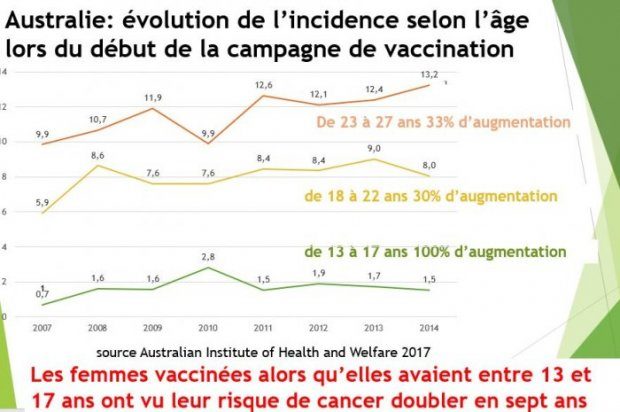
En Australie, premier pays à organiser la vaccination pour les filles (dès 2007) puis pour les garçons (2013), d'après l'Australian Institute of Health and Welfare, l'incidence standardisée dans la population globale n'a plus diminué depuis la vaccination [13].
Le nombre de cancers du col a augmenté chez les femmes des groupes d'âge les plus vaccinés.
Cette stabilisation globale apparente résulte de deux tendances contradictoires qui n'apparaissent qu'à l'examen des évolutions selon les groupes d'âge : les femmes de 20 à 24 ans, vaccinées pour plus de 80% d'entre elles alors qu'elles avaient entre 13 et 17 ans, ont vu leur risque de cancer doubler en 7 ans (de 0.7 en 2007 à 1.5 en 2014).
Les femmes de 25 à 34 ans (moins vaccinées, car seulement exposées aux vaccinations « de rattrapage »[14]) ont vu leur risque augmenté d'un tiers (de 5.9 à 8 pour le groupe 25-29 et de 9.9 à 13.2 pour celles de 30-34). Les femmes plus âgées et donc non vaccinées n'ont pas subi d'augmentation de risque ou ont vu leur risque diminuer (-17% pour les femmes de 55 à 59 ans).
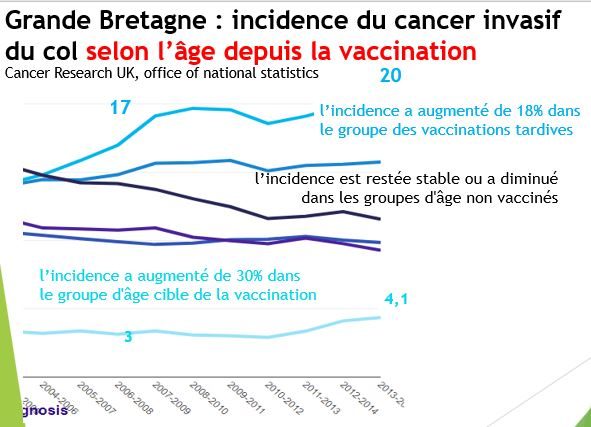
En Grande Bretagne, qui a organisé la vaccination pour les filles de 11 à 13 ans dès septembre 2008, l'incidence standardisée dans la population globale n'a plus diminué depuis cette date, passant de 9.4 en 2007 à 9.6 en 2015. Dans ce pays aussi, l'analyse par groupe d'âge révèle des évolutions contrastées.
Les femmes de 20 à 24 ans vaccinées pour plus de 85% d'entre elles alors qu'elles avaiententre 14 et 18 ans, ont vu leur risque de cancer augmenter de 30% en 7 ans (de 3.1 en 2007 à 4.3 en 2014), alors les femmes de 25 à 34 ans (moins vaccinées car seulement exposées aux vaccinations « de rattrapage ») ont vu leur risque augmenter de 18% (de 17 à 20).
Les femmes plus âgées, non vaccinées n'ont pas subi d'augmentation de risque ou ont vu leur risque diminuer (-13% pour les femmes âgées de 65 à 79 ans et -10% pour celles de plus de 80 ans) en raison de la poursuite du dépistage par frottis probablement. Ces résultats sont identiques aux données australiennes.
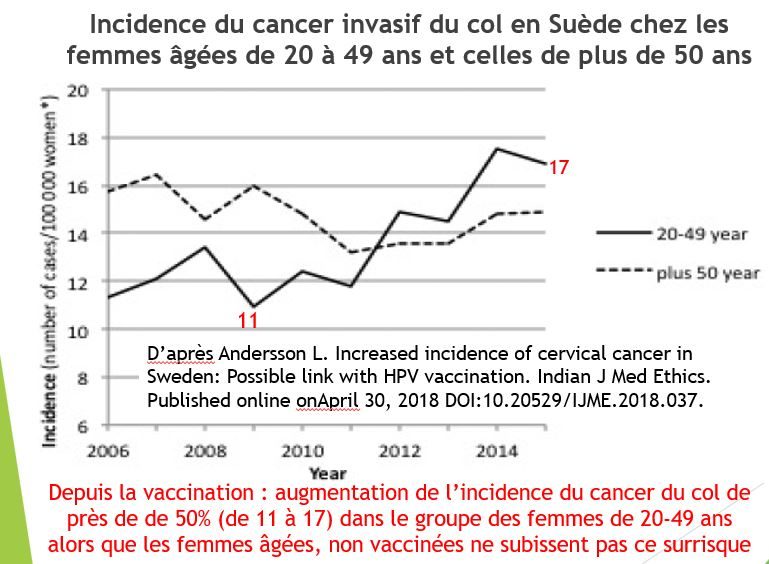
En Suède, le Gardasil est utilisé depuis 2006 et le programme de vaccination a été généralisé en 2010 avec une couverture vaccinale des adolescentes âgées de 12 ans de près de 80%. En 2012-2013, avec un programme de rattrapage, la quasi-totalité des jeunes filles de 13 à 18 ans étaient vaccinées.
Dans ce pays, l'incidence standardisée monde du cancer du col de l'utérus a augmenté progressivement depuis la vaccination passant de 9.6 en 2006, à 9.7 en 2009, 10.3 en 2012 et 11,49 en 2015[15].Cet accroissement est presque exclusivement dû à l'augmentation de l'incidence des cancers invasifs chez les femmes de 25 à 49 ans (11 en 2006 versus 17 en 2015), et tout particulièrement des femmes de 20 à 29 ans en 2015 (augmentation de 66% de l'incidence de cancers du col), celles qui avaient entre 15 et 24 ans en 2010 et qui ont le taux de couverture vaccinale le plus élevé (85%)[16]. Résultats identiques à l'Australie et à la Grande-Bretagne.
A l'opposé, aucun accroissement de l'incidence de cancer invasif n'a été observé chez les femmes de plus de 50 ans, groupe qui n'a pas été concerné par le programme de vaccination.
En Norvège, depuis la vaccination, le registre du cancer montre une augmentation de l'incidence standardisée du cancer invasif du col de l'utérus passée de 11 en 2007 à 12.2 en 2009, 13.2 en 2012 et 14.3 en 2015[17]. Cette augmentation est due presque exclusivement aux jeunes femmes qui ont été vaccinées ainsi qu'en témoigne de plus la forte diminution de l'âge moyen de survenue du cancer du col passé de 48 ans en 2002 -2006 à 45 ans en 2012-2016[18].
Aux USA, d'après le Cancer Statistics Review 1975-2015[19], l'incidence standardisée du cancer invasif du col avait diminué de 33% entre 1989 et 2007 (de 10.7 à 6.67) avant la commercialisation du Gardasil, mais tend à augmenter (+0.1) depuis la vaccination.
Dans ce pays où la couverture vaccinale est proche de 60%, on observe la même discordance selon les groupes d'âge : les femmes de plus de 50 ans, qui ont échappé à la vaccination bénéficient d'une diminution de 5% de leur risque (de 10.37 en 2007 à 9.87 en 2015), tandis que les femmes plus jeunes, qui regroupent les vaccinées, ont vu leur risque augmenter de 4% (5.24 en 2007 à 5.47 en 2015).
L'évolution de ces pays à forte couverture vaccinale peut être comparée à l'évolution constatée en France métropolitaine où la couverture vaccinale anti HPV est très faible (environ 15%) et qui peut être considérée pour cette raison comme un pays témoin. En France, l'incidence du cancer du col de l'utérus a constamment diminué passant de 15 en 1995 à 7,5 en 2007, 6,7 en 2012 et 6 en 2017[20]. Cette diminution de l'incidence s'est accompagnée d'une diminution de la mortalité de 5 en 1980 à 1,8 en 2012 et 1,7 en 2017.
Conclusion de ces données internationales
Taux de vaccination élevé corrélé statistiquement à l'augmentation rapide du nombre de femmes atteintes de cancer du col.Ainsi dans tous les pays qui ont atteint un taux de couverture vaccinale anti HPV élevée, les registres officiels du cancer révèlent une augmentation de l'incidence des cancers invasifs du col de l'utérus, qui apparaît 3 à 5 ans après le début de la campagne de vaccination et qui affecte exclusivement les groupes d'âge qui ont été les plus vaccinés.
Dans ces mêmes pays, les femmes plus âgées, qui n'ont pas été vaccinées, voient leur risque de cancer du col poursuivre sa diminution. De même, en France métropolitaine, pays à faible taux de couverture vaccinale, l'incidence du cancer du col continue de décroitre à un rythme comparable à celui de la période pré vaccinale.
L'ensemble des données officielles des registres des cancers permet donc d'établir un lien de causalité extrêmement probable entre la vaccination anti HPV et l'augmentation du risque de cancer invasif du col de l'utérus.Hypothèses de cet effet paradoxal du vaccin Gardasil
Comment expliquer cette contre-performance dramatique, mais prévisible et annoncée, pour les jeunes filles vaccinées ? « Négligence » coupable des autorités et aussi des médecins prescripteurs qui auraient pu « résister ».
Ceux-ci auraient pu lire directement les articles publiés selon les critères de la bonne médecine (EBM) dans les revues prestigieuses, ne relevant pas de la « fake médecine » qu'ils disent combattre haut et fort.
Ce risque avait en effet été évoqué avant la mise sur le marché par de nombreux auteurs [21] [22] [23] [24], à son début, dans les années 90 puis 2008, 2010, dans de grandes revues internationales comme le Lancet ou le New England. Négligence à tous les sens du terme, y compris psychique. Leurs avertissements de prudence[25] [26] ont été ignorés, voire moqués, tant la puissance de persuasion du laboratoire, tous azimuts et trop souvent financière, était importante. Cette course effrénée à la vaccination pose question, pour un cancer peu fréquent et peu létal dans les pays occidentaux (de l'ordre de 3000 cas par an et 1000 décès en France dans les années 2000) très loin derrière les défis posés par les milliers de femmes atteintes de cancer du sein et de plus en plus du poumon.
L'amendement proposé au Parlement en Juillet 2018 menaçant d'obligation généralisée du Gardasil en France est à cet égard très déconnecté des besoins de santé publique et ne cesse d'inquiéter les médecins et chercheurs au fait de ce vaccin à risques, tant d'effets secondaires que de plus, d'effet contraire à celui visé.
Autres causes possibles de l'augmentation du nombre de cancers sous ce vaccin
On ne peut guère évoquer dans cette augmentation une évolution des moyens ou critères diagnostiques du cancer invasif : ni les critères histologiques, ni les méthodes pour les mettre en évidence n'ont globalement changé durant cette période.
L'abandon par certaines femmes du dépistage par frottis, due à la propagande mensongère prétendant que la vaccination protège du cancer du col, craint par Bausch[27] a déjà été observé en Australie[28] et serait susceptible d'expliquer en partie la multiplication des cancers invasifs. Mais dans cette hypothèse, ce serait les populations habituellement exposées, les plus âgées, qui seraient touchées selon l'évolution naturelle de ce cancer. Ce n'est pas ce qui a été observé.
Vaccin limité à quelques souches, favorise l'émergence des concurrentes, potentiellement plus méchantes.
L'efficacité anti infectieuse du vaccin limitée à quelques souches[29] de HPV crée une véritable « niche écologique[30], favorable à la prolifération des autres souches de virus, éventuellement plus dangereuses. Ce remplacement a été confirmé par Fangjian Guo[31] et explique peut-être la dramatique histoire de Sarah Tait, championne olympique d'aviron au deux sans barreur lors des JO de Londres en 2012, morte à 33 ans du cancer du col de l'utérus, après avoir été vaccinée.
Recommandations initiales oubliées de la FDA : vacciner avant les rapports sexuels
L'augmentation du risque de cancers invasifs chez les femmes préalablement infectées par le virus HPV et le risque d'en précipiter l'évolution, connu depuis l'examen du dossier fourni par le laboratoire pour l'obtention de l'AMM, avait justifié la recommandation de la FDA d'effectuer la vaccination avant les premiers rapports sexuels.
Mais cette recommandation a également été « négligée » pour élargir le marché et de nombreuses vaccinations (vaccinations dites de rattrapage) ont été réalisées chez des femmes sexuellement actives, pouvant aussi expliquer en partie l'augmentation récente de l'incidence des cancers invasifs dans tous les pays à forte couverture vaccinale, en particulier chez les femmes qui avaient plus de 16 ans lors de la vaccination.
Vaccin, facilitateur de certains cancers ? Papillomavirus mais aussi SIDA, hépatite et dengue.
La précocité de l'augmentation de l'incidence, dès la troisième ou quatrième année après la vaccination plaide cependant pour une action accélératrice directe du vaccin qui se comporterait comme un facilitateur du cancer du col, dont l'histoire naturelle s'étale plutôt sur 20 ans.
Vaccins et SIDA
Cette facilitation par le vaccin a déjà été observée avec certains autres vaccins, comme dans les essais Step[32]et Phambili[33], au cours desquels les vaccins à visée anti sida augmentaient de 50% le risque de contamination par rapport au placebo[34]. Ceci explique l'abandon rapide de ces deux candidats vaccin contre le SIDA, contre lequel aucun vaccin n'a encore apporté la preuve de son efficacité, malgré l'ampleur des recherches à ce sujet depuis plus de 20 ans.
Vaccin hépatite B et augmentation de la fréquence du cancer du foie
De même, la vaccination anti hépatite B, largement conseillée par nos autorités sanitaires en 1994 [35] et imposée chez les soignants et adolescents, pour soi-disant prévenir le cancer du foie a été suivie chez l'homme d'une augmentation considérable (de 3,2 % par an) de l'incidence du cancer du foie, aboutissant à doubler l'incidence en 20 ans (de 6.8 pour 100000 en 199 à 13,6 en 2017)[36], alors que la consommation d'alcool, principale cause de ce cancer, régressait considérablement.
Il est très regrettable que ces données scientifiques, démontrées et publiées, n'aient pas été prises en compte par le ministère de la santé et les parlementaires, pour la loi d'obligation vaccinale votée en décembre 2017 et imposant le vaccin contre l'hépatite B chez tous les enfants nés après le 1 01 2018 (parmi les 11 ) et chez tous les professionnels de santé, y compris étudiants.
Ce risque additionné aux effets secondaires connus [37] enlève toute légitimité à cette vaccination, car si les défenseurs du vaccin plaident pour la rareté supposée des « effets indésirables », l'objectif de la vaccination ne saurait être considéré comme négligeable ! Les députés ont-ils été bien informés ?
Vaccin et dengue : aggravation par la vaccination chez les pré contaminés.
Il faut rappeler à nouveau que la vaccination est un procédé complexe dont les conséquences cliniques, difficilement prévisibles, peuvent varier en fonction des antécédents de la personne vaccinée, et tout particulièrement de sa contamination préalable éventuelle par le virus ciblé par le vaccin.
La catastrophe récente du vaccin contre la dengue, lui aussi autorisé à la mise sur le marché après des études insuffisantes, lui aussi promu par les ministres de la santé, lui aussi prétendu sans risques, vient d'en fournir un cruel exemple [38] [39] [40], entrainant des milliers de victimes, mais aussi la chute du cours boursier de Sanofi et une cascade de procès contre le laboratoire Sanofi et les politiques responsables.
En conclusion, l'augmentation du nombre de cancers du col utérin chez les populations vaccinées conduit-il vers un futur scandale sanitaire ?
L'augmentation du risque de cancer du col constatée dans tous les pays à forte couverture vaccinale constitue une catastrophe sanitaire qui risque de se transformer en scandale sanitaire mondial, si les autorités sanitaires consultées continuent de répondre[41] aux familles et aux médecins « nous ne savons pas pourquoi » sans diligenter des études complémentaires et sans suspendre leur recommandation de ce vaccin.En attendant les résultats d'études approfondies qui préciseront davantage les raisons de cet échec cuisant de la vaccination et dégageront les responsabilités éventuelles, le principe de précaution exige de ne pas recommander ni imposer ce vaccin, encore moins par la loi, de ne pas multiplier les informations mensongères publicitaires, financées de surcroit par les pouvoirs publics, les premiers résultats indiscutables de ce vaccin sur le cancer invasif du col de l'utérus étant pour le moins inquiétants.
[1] FDA Gardasil Clinical Review 2006[cited 2018 Mar 22]. Available from ;
http://www.impfkritik.de/download/gardasil_fda_464_pages.pdf (pp.359-360)
[2] Sawaya GF, Smith-McCune K. HPV vaccination More answers, more questions. N Engl J Med 2007 ;356 :1991-3
[3] C. J. Haug Human Papillomavirus Vaccination Reasons for Caution Editorial N Engl J Med 359 ;8 www.nejm.org August 21, 2008
[4] L R. Baden, G D. Curfman, S Morrissey, and J M. Drazen, M.D. Human Papillomavirus Vaccine Opportunity and Challenge N Engl j Med 356 ;19 www.nejm org May 10, 2007
[5] Avis de la commission de la transparence du 1 2 2012 : » En l'état actuel du dossier, les données suivantes ne sont pas établies : l'efficacité en termes de prévention des cancers du col... »
[6] Avis de la Commission de transparence du13 9 2017 « la Commission considère que GARDASIL 9 n'apporte pas d'amélioration du service médical rendu (ASMR V) par rapport à GARDASIL dans la prévention des lésions ano-génitales précancéreuses et cancéreuses liées à certains HPV ».
[7] Medeiros, L Rosi, Rosa, D Dornelles ; da Rosa, M Inès MD, ; Bozzetti, M Clarisse ; Zanini, R Ruviaro Efficacy of Human Papillomavirus Vaccines : A Systematic Quantitative Review International Journal of Gynecological Cancer : October 2009 - Volume 19 - Issue 7 - p 1166-1176 doi : 10.1111/IGC.0b013e3181a3d100
[8] Julia Gerberding, directrice du CDC (Center Disease Control aux USA de 1998 au 20.01.2009 qui a beaucoup aidé pour accorder l'autorisation express de mise sur le marché du Gardasil a été ultérieurement nommée Présidente de la division vaccins de Merck...).
[9] D'après Sophie Des Deserts dans l'Obs du 05 avril 2014 : « Hillary Clinton écrit en novembre 2005 au secrétaire d'Etat à la Santé pour lui demander d'approuver au plus vite le Gardasil (sans mentionner que le laboratoire sponsorise la fondation de son époux. »
[10] « Significative » signifie que le fait observé a peu de risques d'être dû au seul hasardselon calcul mathématique.
[11] Incidence observée (taux annuel de nouveau cas pour 100000 femmes) ramenée à une population type monde, afin de ne pas introduire de biais dû à la composition démographique de chaque pays.
[12] Une telle diminution, d'après le calcul de probabilité a moins d'une chance sur mille d'être due au hasard
[13] Australian Institute of Health and Welfare (AIHW) 2017 Australian Cancer Incidence and Mortality (ACIM) books : cervical cancer Canberra : AIHW. <Http ://www.aihw.gov.au/acim-books>.
[14] En rattrapage, la vaccination a été moins répandue, donc moins de femmes exposées.
[15] Nationellt Kvalitetsregister för Cervix cancer prevention (NKCx), http://nkcx.se/templates/_rsrapport_2017.pdf [en suédois]
[16] LARS ANDERSSON Increased incidence of cervical cancer in Sweden : Possible link with HPV vaccination Indian Journal of Medical Ethics Online First Published April 30, 2018
[17] © WHO Regional Office for Europe 2018
[18] Cancer in Norway 2016
[19] SEER 9 National Center for Health Statistics, CDC
[20] Francim, HCL, Santé publique France, INCa. Projections de l'incidence et de la mortalité par cancer en France métropolitaine en 2017 - Tumeurs solides [Internet]. Saint-Maurice : Santé publique France [mis à jour le 02/01/2018 ; consulté le 09/05/2018
[21] Chris T Bauch Cervical cancer incidence can increase despite HPV vaccination www. The Lancet.com/infection Vol 10 September 2010
[22] Charlotte J. Haug, M.D., Ph.D. Human Papillomavirus Vaccination - Reasons for Caution N Engl J Med 359 ;8 www.nejm.org August 21, 2008
[23] George F. Sawaya, M.D., and Karen Smith-McCune, M.D., Ph.D. HPV Vaccination - More Answers, More Questions : N Engl J Med 356 ;19 www.nejm.org May 10, 2007
[24] Lindsey R. Baden, M.D., Gregory D. Curfman, M.D., Stephen Morrissey, Ph.D. And Jeffrey M. Drazen, M.D. Human Papillomavirus Vaccine - Opportunity and Challenge N Engl J Med 356 ;19 www.nejm.1990 org May 10, 2007
[25] F.-J. Authier, R. K Gherardi Myofasciite à macrophages : état des connaissances Rev Neurol (Paris) 2007 ; 163 : 10, 985-993
[26] M Couette, M-F Boisse, P Maison, P Brugieres, P Cesaro, X Chevalier f, Romain K. Gherardi, A-C Bachoud-Levi, F-J Authier Long-term persistence of vaccine-derived aluminum hydroxide is associated with chronic cognitive dysfunction : Journal of Inorganic Biochemistry (2009)
[27] Bauch CT, Li M, Chapman G, Galvani AP. Adherence to cervical screening in the era of human papillomavirus vaccination : how low is too low ? Lancet Infect Dis 2010 ; 10 : 133-37.
[28] Alison C Budd, Julia M L Brotherton, Dorota M Gertig, Theresa Chau, Kelly T Drennan and Marion Saville Cervical screening rates for women vaccinated against human papillomavirus Med J Aust 2014 ; 201 (5) 279-282)
[29] 4 à 9 des plus de 150 variantes recensées de virus HPV
[30] Place occupée par une espèce dans un écosystème. Le col de l'utérus représente un milieu particulièrement favorable à la multiplication des virus HPV. L'élimination des 4 à 9 souches visées par les vaccins permet aux autres souches de s'y multiplier, certaines pouvant se révéler plus dangereuses que celles qu'elles remplacent.
[31] Fangjian Guo Fangjian Guo, Jacqueline M. Hirth, Abbey B. Berenson. Comparison of HPV prevalence between HPV-vaccinated and non-vaccinated young adult women (20-26 years) Abstract number 844 American Association for Cancer Research 2015 meeting Philadelphie.
[32] Buchbinder SP, Mehrotra DV, Duerr A, et al. Efficacy assessment of a cell-mediated immunity HIV-1 vaccine (the Step Study) : a double-blind, randomised, placebo-controlled, test-of-concept trial. Lancet. 2008 ; 372 :1881-1893. First Efficacy trial of a T-cell-based vaccine that failed to confer protection.
[33] Gray GE, Allen M, Moodie Z, et al. Safety and efficacy of the HVTN 503/Phambili study of a clade-B-based HIV-1 vaccine in South Africa : a double-blind, randomised, placebo-controlled test-of-concept phase 2b study. Lancet Infect Dis. 2011 ; 11 :507-515.
[34] Rafick-Pierre Sekaly. The failed HIV Merck vaccine study : a step back or a launching point for future vaccine development. JEM © The Rockefeller University Press Vol. 205, No. 1, January 21, 2008 7-12 www.jem.org/cgi/doi/10.1084/jem.20072681
[35] Et rendue obligatoire pour les professions de santé
[36] Jéhannin-Ligier K, Dantony E, Bossard N, Molinié F, Defossez G, Daubisse-Marliac L, Delafosse P, Remontet L, Uhry Z. Projection de l'incidence et de la mortalité par cancer en France métropolitaine en 2017. Rapport technique. Saint-Maurice : Santé publique France, 2017. 80 p. Disponible à partir des URL : www.santepubliquefrance.fr et http://www.e-cancer.fr/
[37] Site de Marc Girard www.rolandsimion.org
[38] Delépine Sécurité vaccinale, un leurre ? Retrait du vaccin Sanofi-Pasteur contre la dengue aux Philippines en décembre 2017 2 1 2018
docteur.nicoledelepine.fr/securite-vaccinale-un-leurre-retrait-du-vaccin-sanofi-pasteur-contre-la-dengue-aux-philippines-en-decembre-2017/
[39] https://www.agoravox.fr/tribune-libre/article/securite-vaccinale-un-leurre-200212?pn=1000#forum5093671
[40] http://sante.lefigaro.fr/article/dengue-l-oms-recommande-de-tester-les-patients-avant-de-les-vacciner/
[41] Comme certains responsables suédois ou britanniques



Commentaires des Lecteurs
Lettre d'Information